當婦科問題需要手術時:微創是更好的選擇嗎?
現代女性面臨的手術選擇困境
在傳統觀念中,「開刀」往往意味著:
- 大傷口:腹部留下10-15公分的疤痕
- 長時間住院:需要住院5-7天
- 恢復期長:至少需要6-8週才能恢復正常生活
- 疼痛感明顯:術後需要較強的止痛藥物
- 併發症風險:傷口感染、沾黏的機率較高
這些因素讓許多女性對手術產生恐懼,甚至因此延誤治療時機。
腹腔鏡手術帶來的改變
隨著醫療科技進步,腹腔鏡微創手術已成為許多婦科疾病的標準治療方式:
手術方式 | 傷口大小 | 住院天數 | 恢復時間 | 疤痕明顯度 |
傳統開腹手術 | 10-15公分 | 5-7天 | 6-8週 | 明顯 |
腹腔鏡手術 | 0.5-1公分(3-4個小孔) | 1-3天 | 2-4週 | 不明顯 |
單孔腹腔鏡 | 2-2.5公分(1個孔) | 1-2天 | 2-3週 | 幾乎看不見 |
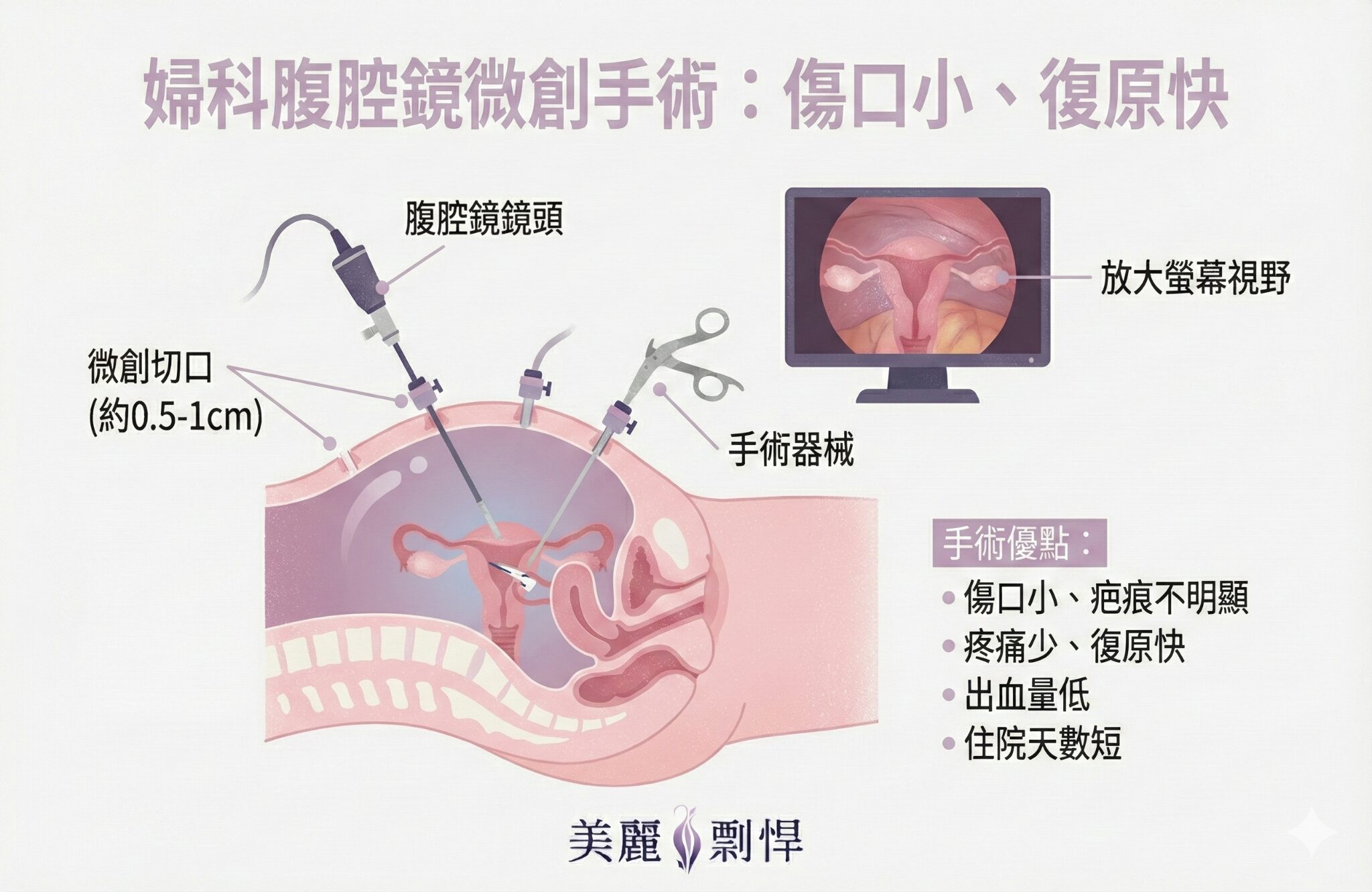

腹腔鏡手術的基本原理
腹腔鏡手術(Laparoscopic Surgery),又稱為「鑰匙孔手術」或「微創手術」,是透過在腹部開幾個0.5-1公分的小切口,放入細長的攝影鏡頭和手術器械(Surgical Instruments)來進行手術。
手術的核心技術:
- 微型攝影系統:高解析度的攝影鏡頭能將腹腔內的影像放大10-20倍,讓醫師看得更清楚
- 氣腹建立:注入二氧化碳氣體將腹腔撐開,創造手術空間
- 精密器械:使用特殊設計的細長型手術器械進行操作
- 即時影像導引:透過螢幕即時監看手術進行
常見的腹腔鏡手術適應症
腹腔鏡技術已經可以處理絕大多數的婦科問題:
疾病類型 | 腹腔鏡手術方式 | 手術目的 | 適用條件 |
子宮肌瘤 | 腹腔鏡肌瘤切除術 | 切除肌瘤,保留子宮 | 肌瘤<10公分,數量≤3個 |
卵巢囊腫 | 腹腔鏡囊腫切除術 | 切除囊腫,保留卵巢 | 良性囊腫 |
子宮內膜異位症 | 腹腔鏡病灶燒灼/切除 | 清除異位組織 | 中重度內膜異位 |
輸卵管問題 | 腹腔鏡輸卵管手術 | 輸卵管結紮或重建 | 避孕需求或不孕治療 |
子宮切除 | 腹腔鏡子宮切除術 | 完整切除子宮 | 多發性肌瘤、腺肌症等 |
子宮肌瘤的腹腔鏡治療
子宮肌瘤是最常見的婦科良性腫瘤,許多患者適合採用腹腔鏡手術:
適合腹腔鏡的肌瘤特徵:
- 漿膜下肌瘤或壁內肌瘤
- 肌瘤大小在10公分以下
- 肌瘤數量不超過3-5顆
- 沒有懷疑惡性變化
腹腔鏡肌瘤切除的優勢:
- 保留子宮:適合仍有生育需求的女性
- 精準切除:在放大影像下更容易完整切除肌瘤
- 減少沾黏:微創手術降低術後沾黏的風險
- 出血較少:精密的止血技術減少失血量
手術技術選擇:
- 傳統腹腔鏡:3-4個小切口,適用於大部分肌瘤
- 單孔腹腔鏡:只有肚臍一個切口,疤痕幾乎看不見
- 機器人輔助腹腔鏡:更精密的操作,但費用較高
卵巢囊腫的腹腔鏡處理
卵巢囊腫是另一個常見需要手術治療的婦科問題:
何時需要手術:
- 囊腫持續存在超過3個月未消失
- 囊腫大小超過5公分
- 超音波顯示複雜性囊腫
- 腫瘤指數異常升高
- 出現急性症狀(如扭轉、破裂)
腹腔鏡囊腫切除術的特點:
手術面向 | 具體內容 | 臨床意義 |
診斷確認 | 直視下確認囊腫性質 | 避免誤判,必要時立即處理 |
完整切除 | 保留正常卵巢組織 | 維持卵巢功能 |
即時冰凍切片 | 疑似惡性時立即送檢 | 必要時轉為開腹手術 |
防沾黏處理 | 使用防沾黏材料 | 降低術後沾黏風險 |
子宮內膜異位症(巧克力囊腫)的腹腔鏡治療
子宮內膜異位症是造成慢性骨盆疼痛和不孕的重要原因,腹腔鏡是診斷和治療的金標準:
腹腔鏡在內膜異位症的角色:
- 切除病灶
- 分期評估:評估疾病嚴重程度
- 治療方式:燒灼或切除異位病灶
- 沾黏分離:處理因內膜異位造成的器官沾黏
巧克力囊腫的腹腔鏡手術:
- 囊腫剝除:完整剝除囊腫壁,降低復發率
- 卵巢保留:盡可能保留正常卵巢組織
- 全面探查:檢查整個骨盆腔的異位病灶
- 術後追蹤:配合藥物治療,預防復發
<延伸閱讀:Laparoscopic surgery for endometriosis>
腹腔鏡 vs 傳統開腹手術:全方位比較
手術方式的詳細比較
選擇手術方式時,需要考慮多個面向:
比較項目 | 腹腔鏡手術 | 傳統開腹手術 |
傷口 | 3-4個0.5-1公分小孔 | 1個10-15公分切口 |
手術視野 | 放大10-20倍,更清晰 | 肉眼直視 |
出血量 | 50-100ml | 200-500ml |
疼痛程度 | 輕度(VAS 2-4分) | 中重度(VAS 5-7分) |
住院天數 | 1-3天 | 5-7天 |
恢復時間 | 2-4週 | 6-8週 |
併發症風險 | 低 | 較高 |
費用 | 較高 | 較低 |
腹腔鏡手術的核心優勢
生理層面的優勢:
- 傷口小,疼痛輕:小切口造成的組織創傷小,術後疼痛明顯減輕
- 出血少:精密器械和良好視野讓手術更精準
- 感染風險低:小傷口接觸外界的機會少
- 恢復快:腸胃功能恢復快,可以提早進食和活動
生活品質的優勢:
- 美觀:疤痕小且不明顯,不影響外觀
- 快速回歸:更快恢復工作和日常活動
- 心理負擔小:看不見大傷口,心理壓力較小
長期效果的優勢:
- 降低慢性疼痛:減少術後沾黏引起的慢性疼痛
- 保護生育力:對於有生育需求的女性更為友善
- 減少疝氣風險:小切口不易發生切口疝氣
何時仍需選擇傳統開腹手術?
雖然腹腔鏡有諸多優點,但某些情況下仍需要開腹手術:
醫療因素:
- 腫瘤過大(如子宮肌瘤>15公分)
- 懷疑惡性腫瘤需要廣泛切除
- 嚴重沾黏無法建立安全的手術空間
- 緊急手術且出血嚴重
- 心肺功能差,無法承受氣腹壓力
技術因素:
- 醫療院所設備不足
- 醫師經驗有限
- 手術過程中發現腹腔鏡無法處理的複雜情況
患者因素:
- 有多次腹部手術史造成嚴重沾黏
- 患者本身要求開腹手術
腹腔鏡手術的風險與併發症
手術相關的常見風險
任何手術都有風險,腹腔鏡手術雖然安全性高,但仍需了解可能的併發症:
風險類型 | 發生率 | 嚴重程度 | 處理方式 |
麻醉相關 | 1-2% | 輕度到中度 | 麻醉科醫師即時處理 |
出血 | 0.5-1% | 輕度到重度 | 止血或輸血 |
器官損傷 | 0.1-0.5% | 中度到重度 | 立即修補或轉開腹 |
感染 | 0.5-1% | 輕度到中度 | 抗生素治療 |
氣腹相關 | 1-3% | 輕度 | 症狀治療 |
<可參考:Complications of laparoscopic surgery>
器官損傷的種類:
- 腸道損傷:最需要警惕,可能需要修補甚至做腸造口
- 膀胱損傷:多發生在子宮切除術,通常可即時修補,術後需留置導尿管一段時間
- 血管損傷:大血管損傷雖罕見但嚴重,需立即處理
- 輸尿管損傷:子宮切除或癌症手術可能發生,術後需留置雙J導管一段時間
氣腹相關的不適症狀
腹腔鏡手術需要注入二氧化碳建立氣腹,可能造成術後不適:
常見氣腹症狀:
- 肩膀疼痛:因橫膈神經受刺激,通常2-3天內消失
- 腹部脹氣:殘留氣體造成腹脹,活動後會改善
- 噁心感:氣體刺激橫膈引起,通常短暫
- 呼吸不適:輕微胸悶,活動後緩解
緩解方法:
- 術後盡早下床活動
- 熱敷腹部和肩膀
- 按摩促進氣體吸收
- 必要時使用止痛藥
如何降低手術風險?
術前準備:
- 完整的術前檢查和評估
- 戒菸至少2週
- 控制慢性疾病(血糖、血壓)
- 避免服用影響凝血的藥物
選擇合適的醫療團隊:
- 尋找經驗豐富的腹腔鏡專科醫師
- 選擇設備完善的醫療院所
- 確認有完整的麻醉和急救設備
術中監測:
- 密切監測生命徵象
- 小心操作避免器官損傷
- 確實止血減少出血風險
腹腔鏡手術常見問題解答
Q1:腹腔鏡手術真的比傳統開腹手術好嗎?
腹腔鏡手術在多數情況下確實具有明顯優勢,但「好」的定義取決於個人情況:
腹腔鏡的優勢:
- 傷口小、疤痕不明顯
- 術後疼痛較輕
- 恢復時間短(2-4週 vs 6-8週)
- 住院天數少(1-3天 vs 5-7天)
- 併發症風險較低
但以下情況可能不適合:
- 腫瘤過大(>15公分)
- 嚴重沾黏
- 懷疑惡性需廣泛切除
- 緊急手術且出血嚴重
不是每個情況都適合腹腔鏡,重點是找到最適合您病情和身體狀況的手術方式。充分與醫師討論,了解自己的選擇和限制,才能做出最好的決定。
Q2:腹腔鏡手術的費用大概多少?健保有給付嗎?
健保給付範圍:
手術項目 | 健保給付 | 自費項目 | 費用範圍 |
診斷性腹腔鏡 | 部分給付 | 耗材、特殊器械 | 1-3萬元 |
腹腔鏡囊腫切除 | 部分給付 | 防沾黏材料、高階器械 | 2-6萬元 |
腹腔鏡肌瘤切除 | 部分給付 | 能量器械、止血材料、防沾黏材料 | 8-10萬元 |
全腹腔鏡子宮切除 | 部分給付 | 能量器械、縫合材料、防沾黏材料 | 8-10萬元 |
單孔腹腔鏡 | 部分給付 | 特殊器械、耗材、能量器械、縫合材料、防沾黏材料 | 8-15萬元 |
費用的影響因素:
- 手術複雜程度和時間
- 使用的器械和設備(一般 vs 高階)
- 是否合併其他手術
- 術中是否需要特殊處理
- 住院天數和病房等級
- 麻醉方式
節省費用的建議:
- 諮詢時詳細詢問費用明細
- 了解哪些是必要、哪些是選配
- 確認商業保險理賠範圍
- 選擇合適的醫療院所
Q3:腹腔鏡手術有年齡限制嗎?年紀大的人可以做嗎?
腹腔鏡手術沒有絕對的年齡限制,重點在於整體健康狀況:
年齡與手術風險:
年齡層 | 手術可行性 | 特別考量 | 建議評估 |
20-40歲 | 高 | 考慮生育需求 | 標準術前檢查 |
40-60歲 | 高 | 可能合併慢性病 | 加強心肺功能評估 |
60-75歲 | 中高 | 心肺功能、骨質 | 完整內科評估 |
75歲以上 | 需謹慎評估 | 麻醉風險、恢復力 | 跨科別會診 |
高齡患者的優勢:
- 腹腔鏡創傷小,對年長者更友善
- 恢復快,減少長期臥床風險
- 疼痛輕,降低止痛藥需求
- 併發症少,特別是肺部併發症
高齡患者需額外評估:
- 心臟功能(心電圖、心臟超音波)
- 肺功能(特別是有抽菸史者)
- 腎功能
- 凝血功能
- 用藥史(抗凝血藥物需調整)
- 認知功能
年輕患者的特別考量:
- 保留生育能力
- 卵巢功能保護
- 疤痕美觀要求
- 性生活品質
Q4:腹腔鏡手術會影響生育能力嗎?
這是許多年輕女性最關心的問題。答案是:適當的腹腔鏡手術通常不會影響生育,某些情況下甚至能改善生育力。
對生育的影響:
手術類型 | 對生育的影響 | 建議懷孕時機 |
卵巢囊腫切除 | 保留卵巢,影響小 | 術後3-6個月 |
子宮肌瘤切除 | 可能需要剖腹產 | 術後12個月 |
內膜異位症處理 | 可能改善生育力 | 術後儘早嘗試 |
輸卵管手術 | 視情況而定 | 需個別評估 |
子宮切除 | 無法懷孕 | – |
腹腔鏡手術保護生育力的優勢:
- 減少沾黏形成(主要導致不孕的原因)
- 精確操作保留正常組織
- 降低對卵巢血流的影響
- 子宮肌層創傷小
術後懷孕的注意事項:
- 遵守醫師建議的懷孕時機
- 子宮肌瘤切除後可能需要剖腹產
- 懷孕前回診確認恢復狀況
- 孕期需要密切監測
如果您有生育計畫:
- 術前務必告知醫師
- 討論最能保護生育力的手術方式
- 了解術後懷孕的時機和注意事項
- 必要時尋求生殖醫學協助
<延伸閱讀:輸卵管結紮手術安全嗎?優缺點、風險、常見問題一次說明>
張瑜芹醫師的專業建議
作為專精於婦科微創手術的醫師,我見證了腹腔鏡技術為無數女性帶來的改變。從過去需要在腹部留下長長疤痕、休養數個月的大手術,到現在只需幾個小孔、兩週就能恢復正常生活,這不僅是技術的進步,更是女性生活品質的大幅提升。
如果您對腹腔鏡手術有任何疑問,或是需要專業的評估和建議,歡迎預約諮詢。讓我們一起為您的健康找到最好的解決方案。